心筋梗塞とは
心筋梗塞【しんきんこうそく】は、心臓を動かす心筋に血液が届かなくなって、激しい胸の痛みなどに襲われる病気です。
類似した病気の狭心症【きょうしんしょう】と合わせ、虚血性心臓疾患と呼ばれます。「虚血性」とは「血液が足りない」という意味です。
虚血性心臓疾患は、欧米に比べると患者数が少ないのですが、高齢者人口が増えるにつれ患者数が増えており、いまや、がん・脳卒中と並ぶ日本人の三代死因の一つになりました。
急性心筋梗塞に限ると、年間約15万人が発症し、そのうちの約30%が亡くなっていると言われています。発症したら一刻を争う事態となるので、迷わず救急車を呼びましょう。
ここでは、心筋梗塞がなぜ起こるのか、どういう症状が現われるのか、どういう治療・手術をするのか等を説明します。
目次
心筋梗塞とはどんな病気?
心筋梗塞とは、心臓に酸素と栄養分を運ぶ冠動脈【かんどうみゃく】(冠状動脈とも言います)が詰まって血液が流れなくなり、心筋(心臓を動かしている筋肉)が死んでしまう病気です。筋肉が死ぬことを「壊死【えし】」と言います。
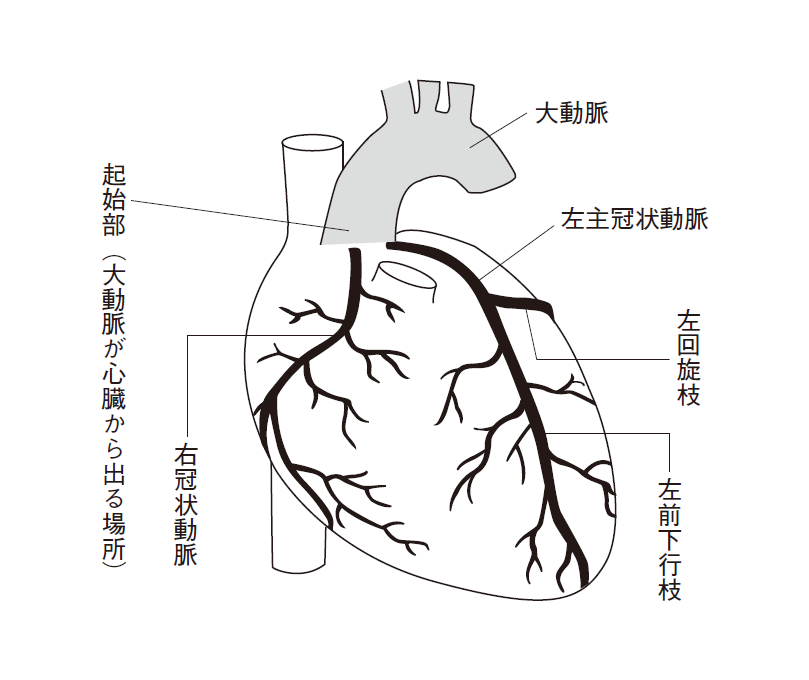
冠動脈は、心臓を出てすぐのところにある大動脈から枝分かれし、心臓に木の枝の冠をすっぽりかぶせたような形で走っています(図1)。冠動脈には、右冠状動脈、左前下行枝【ひだりぜんかこうし】、左回旋枝【ひだりかいせんし】の3本があります(左前下行枝と左回旋枝は、合わせて左冠状動脈と言います)。
心筋が動くには、この3本の冠動脈を通して酸素と栄養分を得なければならず、冠動脈が詰まってしまったら、詰まった先にある心筋は、酸素と栄養分が届かず壊死してしまいます。壊死した心筋は再生しません。心筋が壊死すると、心臓から充分な血液が全身に送り出せなくなり、迅速に治療しないと死に至る恐れがあります。
3本の冠動脈のうち、1本が詰まったものを1枝病変、2本詰まったものを2枝病変、3本すべてが詰まったものを3枝病変と呼びます。一般に、詰まった箇所が多ければ多いほど重篤です。
急性心筋梗塞とは
心筋梗塞のほとんどは、突然襲ってくる急性心筋梗塞です。急性心筋梗塞は血栓が急に形成され冠動脈が詰まって発症します。
知らず知らずのうちに血管が詰まる心筋梗塞もありますが、ここでは、大部分を占める急性心筋梗塞を中心に話を進めます。
狭心症との違い
心筋梗塞と類似した病気に、同じ虚血性心臓疾患の狭心症があります。両者の違いは、冠動脈の詰まり方にあります。
心筋梗塞が、冠動脈が塞がり血流がなくなってしまった状態であるのに対し、狭心症は、冠動脈の内径が狭くなった状態で、まだいくらかは血流があります。したがって、心筋梗塞のほうがより危険で重篤と言えます。
どちらも、胸の痛みや圧迫感といった症状が出ますが、狭心症では、そうした症状が数分から長くて15分程度と一時的なのに対し、心筋梗塞では30分以上継続し、安静にしていたり、救急薬のニトログリセリンを服用したりしても、治まりません。
心筋梗塞の原因
心筋梗塞の原因の大部分は、動脈硬化です。
高血圧や脂質の過剰摂取などのさまざまな要因で血管が柔軟性を失い、硬くなってしまう現象を動脈硬化と言います。動脈硬化が進むと、血管壁が厚みを増し、血管の内径が狭くなります。こうして血流が悪くなった状態が、狭心症です。
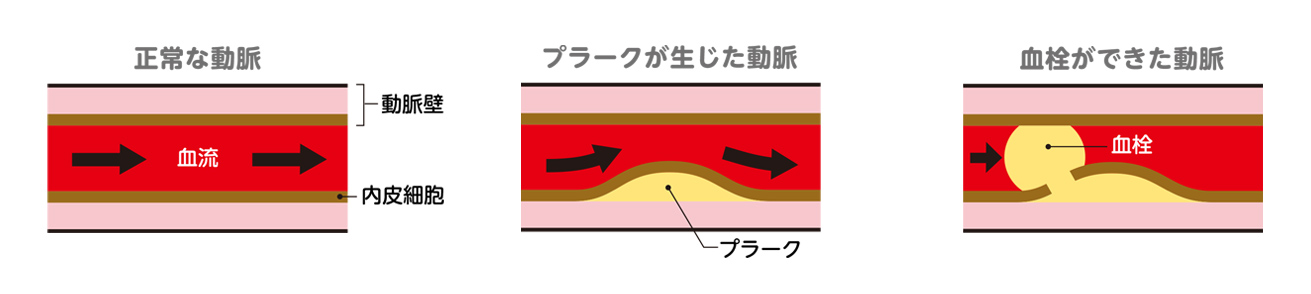
心筋梗塞の大部分は、その動脈硬化の進んだ血管壁の内側に、脂質(脂肪分)から成るコブのようなものができることで発症します。
まず、LDLコレステロール(悪玉コレステロール)が血液中に増えすぎると、傷のついた内皮細胞(動脈の血管壁を形作っている一番内側の細胞)のすき間からLDLコレステロールが血管壁の内側に入り込みます。
続いて、それを退治しようとする免疫細胞や、その他の細胞も入り込むため、血管壁がコブのように膨れ上がります(図2)。この「アテローム(粥腫【じゅくしゅ】)」と呼ばれる脂質のコブ(プラーク)が大きくなって破裂すると、そこに急速に血の塊(血栓)ができ、血管が塞がれてしまいます。これが心筋梗塞です。
必ずしも狭心症から進展するのではない
かつては、狭心症が悪化することで心筋梗塞が起こる、と考えられていましたが、現在、必ずしもそうではないことが分かってきました。狭心症の症状が出ていなかったのに、突然心筋梗塞を起こす人が、発症者の半分くらいはいるのです。
狭心症では、冠動脈の内径が半分以上狭くなると、安静時は何ともないのに、運動をしたり階段を上ったりしたときに胸の痛みや圧迫感を覚えるようになる人が多いのですが(こういう狭心症を「安定狭心症」と言います)、心筋梗塞では、内径が半分も狭くなっていないのに、突然、脂質のコブが破裂して血の塊が血管を塞ぎ、発症するケースがしばしば見られます。
つまり、自覚症状がないのに心筋梗塞を発症してしまうケースが、かなりあるというわけです。
動脈硬化以外の原因もある
心筋梗塞は、動脈硬化とそれに続く脂質のコブの破裂以外に、以下のような原因でも発症します。
心筋梗塞の前兆と自発症状チェック項目
心筋梗塞の前兆は、胸の痛みや、胸が締めつけられるような圧迫感です。心筋梗塞を起こした人の約半数は、発症する1~2か月以内に、そうした前兆を経験します。
しかし、残りの約半数は、そんな前兆なしに、いきなり発症します。また、糖尿病や高血圧症を抱えている人、高齢者などは、痛み等の自覚症状がないことがしばしばあります。したがって、前兆がないからと油断するのは禁物です。
前兆がある場合によく見られるパターンは、胸の痛みや圧迫感が、まず5~10分程度数回繰り返され、その後大きく激しくなったり、頻度を増したりします(こういう状態を「不安定狭心症」と言います)。
不安定狭心症でも、安静にしていればほぼ治まるので、軽く考えて放置してしまう人が少なくありません。胸の違和感や痛み、締めつけられるような感じを繰り返すようなら、心筋梗塞を疑ったほうがいいでしょう。
また、夜間や安静時にも痛みなどが出るようなら、必ず医療機関を受診しましょう。
チェック項目
胸の痛みや圧迫感はなくても、以下のような症状を繰り返すようなら、注意が必要です。
「心筋梗塞の症状かな?」と思った方はオンライン診療をご利用下さい。
リスク要因
心筋梗塞を発症しやすい以下のようなリスク要因があります。これらの要因のうち3項目以上当てはまる、男性なら50歳以上、女性なら60歳以上の人は、発症リスクが高いと考えたほうがいいでしょう。
なお、発症時の平均年齢は、男性より女性のほうが10歳ほど高くなります。これは女性ホルモンの影響と考えられています。
高血圧は心臓に負担をかけますが、特に朝、血圧の高い人は要注意です。早朝から午前中にかけては血圧が上がりやすく、心筋梗塞が起こりやすくなります。
見た目で肥満と分かる人はもちろん、外見には痩せていても内臓のまわりに脂肪が付いている内臓脂肪型肥満(メタボリック症候群)の人も、発症のリスクを抱えています。
糖尿病は動脈硬化を起こしやすくします。
コレステロール値や中性脂肪値が高いと、動脈硬化を起こしやすくなります。
痛風などと言われたことのある方に当てはまります。
精神的なものだけでなく、肉体的なもの(激しい労働など)も影響します。
喫煙は血管を傷つけ、血管の収縮、血液の凝固、動脈硬化などをもたらします。
家族の中に狭心症や心筋梗塞の人がいる場合、体質的な面や生活習慣の面で発症の危険性があると言えます。
心筋梗塞の引き金
以下のようなことがらが、心筋梗塞の直接の引き金になることがあります。
心筋梗塞の発症は、冬場に多いことが知られています。冬場は室内外の温度差が激しく、室内であっても、寒い脱衣場と暖かい風呂場で大きな温度差があるため、血圧が大きく変動し、心臓に負担をかけると考えられています。
心筋梗塞の症状
心筋梗塞の症状として最も特徴的なのは、脂汗が出るほどの激しい胸の痛みです。「痛み」というよりも、胸が締め付けられるような圧迫感、焼けつくような感じ、と表現する人もいます。
狭心症とは違って、症状が一時的(数分から15分程度)ではなく30分以上続くので、しばしば恐怖感や不安感を伴います。
痛む場所は、主に胸の中央部から胸全体にかけてですが、左胸から顎のあたり、左肩から左腕にかけてに広がる場合もあります。このため、心臓から来る痛みとは思わず、胃痛や歯痛などと勘違いする人もいます。背中が痛むこともあります。
呼吸が苦しい、冷や汗が出る、吐き気がする、といった症状を訴える人もいます。顔面が蒼白となり、脱力感を覚え、動悸やめまい、失神、ショック症状を呈する場合もあります。急性心筋梗塞の症状も同様です。
心筋梗塞を発症した方が助かる確率
心筋梗塞は危険な病気ですが、早期に治療をすれば助かる確率が高くなる病気でもあります。 発症後、6時間以内に治療開始できれば、9割ほどの方が助かるといわれています。
心筋梗塞の検査方法
心筋梗塞の検査方法には、大きく心電図、血液検査、画像検査の三つがあります。
①心電図検査
心電図とは、被験者の胸等に電極を付け、心臓の電気的な活動をグラフの形に記録するものです。心筋梗塞が起こると、典型的な波形の変化が見られるので、それを基に、血管の詰まった箇所や範囲が推定できます。
②血液検査
心筋梗塞は、血液検査で確認できます。心筋梗塞が起こり心筋が壊死すると、心筋細胞からさまざまな酵素が血液中に漏れ出ます。
代表的な心臓マーカーの一つです。心筋梗塞の発症後、4~5時間経ってから血液中に増えてきます。
この酵素の血液中の濃度が上がると、かなりの確率で心筋に障害が出たと推定できます。数値は壊死の程度を反映します。
この酵素も、最近よくマーカーとして使われるようになりました。最も早期に値の上昇が見られ、90~95%の精度で心筋梗塞の診断ができるからです。心筋梗塞の程度によりますが、発症後3~12時間で血液中に増え始め、数日間、高い値を示します。
このホルモンの血液中の濃度を測ると、心不全(心臓の機能低下。心筋梗塞もその原因の一つ)の病態を知ることができます。主に心室から分泌され、心筋を保護する働きをしますが、心臓に負担がかかったり心筋が肥大したりすると、血液中の濃度が増すのです。自覚症状が出る前から濃度が上がるので、心機能低下の早期発見に役立ちます。
③画像検査
X線を当てて心臓の画像を得る検査です。心筋梗塞により左心不全(左側の心臓の機能低下)が起きていると、この検査で肺の鬱血【うっけつ】や心拡大といった心不全像が得られます。
心エコー検査とは、超音波(エコー)という人の耳には聞こえない高い周波数の音波を使って心臓の状態を探るものです。心筋に血液が行かなくなることによって起こる心室の収縮性の低下や消失が、心電図の変化や心臓マーカーの上昇より早く出現するので、有用です。ベッドサイドで体に負担をかけず簡便に行なうことができます。
体内に注入した放射性同位元素(ラジオ・アイソトープ)を標識とし、血液の流れを計測するコンピュータ断層撮影です。心筋梗塞を起こした箇所に集積する性質を持つ標識があり、これを使えば確定診断ができます。ただし、しっかりと放射線を遮る設備が必要なので、急性期の検査には使いづらい面があります。
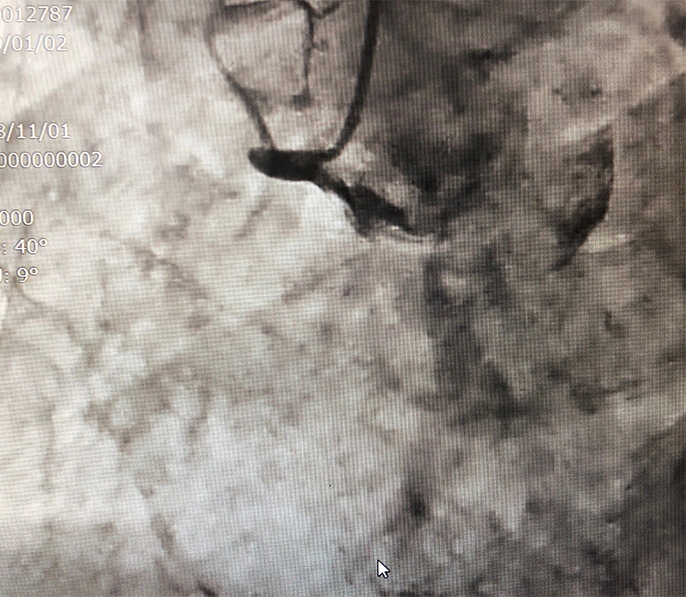
冠動脈に造影剤を流し込み、X線撮影する検査です。股の付け根や手首等から動脈に入れたカテーテル(細い管)を、冠動脈にまで持ってゆき、これを通じて造影剤を注入し撮影します。画像から、どの冠動脈がどの程度詰まっているかといった情報が得られます(図3)。技術や器具の進化により、急性期の心筋梗塞の検査にも使えるようになりました。カテーテルを使った治療であるカテーテル・インターベンション(PCI)などが、この造影検査に続いて行なわれることが多くなっています。
治療(手術)方法
急性心筋梗塞の治療は、初期治療、再灌流【さいかんりゅう】療法(時には冠動脈バイパス手術)、合併症の治療という段階を追って進みます。
初期治療
医療機関に搬送され、検査と並行しつつ最初に行なわれる治療です。循環器系の専門病院では、急性期はCCU(冠動脈疾患集中治療室)に搬送し治療を行ないます。
まず酸素吸入を行ない、迅速に投薬できるよう鎖骨下静脈などにカテーテル(細い管)を挿入しておきます。
胸の痛みが継続していると心筋の酸べ素消費量が増えてしまうので、モルヒネなどの鎮痛薬を静脈から注入し、痛みを抑えます。
ニトログリセリンを投与して、心臓の負担を軽くします。また、交感神経ベータ遮断薬を投与して、梗塞範囲の拡大を防ぎ、不整脈の発生を抑えます。
アスピリンなどの抗血小板薬を投与します。梗塞の再発を抑え、死亡率を減少させる効果があります。
心筋梗塞は、心室細動(心室がブルブル細かく震え、血液を送り出せなくなった状態)などの不整脈を合併しがちなので、それが起こるかどうか監視する必要があります。なぜなら、発症後1時間以内に死亡する原因の多くが、この不整脈にあるからです。不整脈が起こると心臓がポンプの役を果たせなくなります。こうなると、1分2分を争って人工呼吸や心臓マッサージといった心肺蘇生法を施さないと、助かりません。
病院で不整脈が起こった場合は、医師が薬を投与するなどして対処できますが、問題は病院外です。発症してから1時間という時間帯は、自宅や外出先、あるいは病院に向かう途中であることが多く、不整脈が起こっても心肺蘇生法が施せないケースがしばしばあります。ただ、幸いなことに最近は、至る所にAED(自動体外式除細動器)が配備されるようになったので、周りにいる人がそれを使って対処できるようになりました(原理としては電気ショックです)。
病院に向かうのに、自家用車やタクシーを使う人がよくいますが、救急車は不整脈が起こっても対処できます。ためらうことなく救急車を呼んでください。
再灌流【さいかんりゅう】療法
心筋梗塞が起こったら、一刻も早く血管の詰まりを取り除き、血液を再開通させねばなりません。この再開通作業を再灌流療法と言います。
発症してから6時間以内に行なえば、梗塞した範囲が小さくなることが確認されています。 再灌流療法には、血栓溶解療法とカテーテル・インターベンション(PCI)、そして冠動脈バイパス手術があります。
①血栓溶解療法(線維素溶解療法)
ウロキナーゼ(UK)や組織型プラスミノーゲンアクチベータ(t-PA)といった血栓溶解薬を使って再開通を試みる方法です。これには、薬を静脈から注入する経静脈的血栓溶解療法(IVT)と、カテーテル(細い管)を使って冠動脈内に直接薬を流し込む経皮的冠動脈内血栓溶解療法(PTCR)があります。
日本には次に述るカテーテル・インターベンション(PCI)が可能な医療機関が多いこともあって、再灌流療法を実施する際はカテーテル・インターベンションを優先し、血栓溶解療法は第二選択とすることが多いようです。
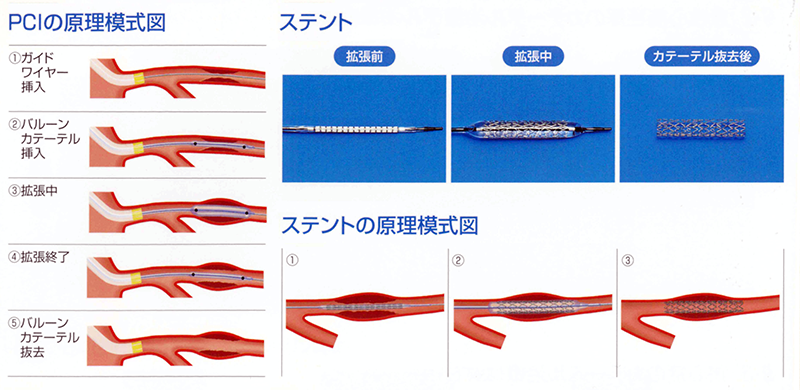
②カテーテル・インターベンション(PCI)
カテーテル(細い管)を手や足から動脈に入れ、冠動脈の詰まった箇所まで持ってゆき、カテーテルの先端に装着したバルーン(風船)とステント(筒状になった網目の金属)を使って再開通させる方法です。
ステントは、あらかじめバルーンの外側に折りたたまれた状態で装着されています。バルーンを冠動脈の詰まった箇所で膨らませると、血管が押し広げられます。その状態でバルーンをしぼませ、抜き取ると、押し広げられたステントがそのままの状態で残ります。こうして血液を再開通させます(図4)。
ただし、ステントには周りに血栓を生じやすいという欠点があります。血栓ができると、せっかく広げた血管がまた塞がってしまいます。それで、最近はステント自体に抗血小板薬を染み込ませ、自然に放散させることで血栓ができないように工夫したステントが使われるようになってきました。
体にメスを入れるわけではないので、外科手術に比べ体の負担が軽く、入院も数日で済むという利点があるので、現在、1枝病変(冠動脈の1本が詰まった状態)では、主にこのカテーテル・インターベンションが行なわれています。
ただし、2枝病変や3枝病変、あるいは他の疾患も合併しているような、より重篤な症状の場合は、次に述べる冠動脈バイパス手術でなければ対応できません。血栓溶解療法で出血性の合併症が出たようなときも、緊急の冠動脈バイパス手術が必要になります。
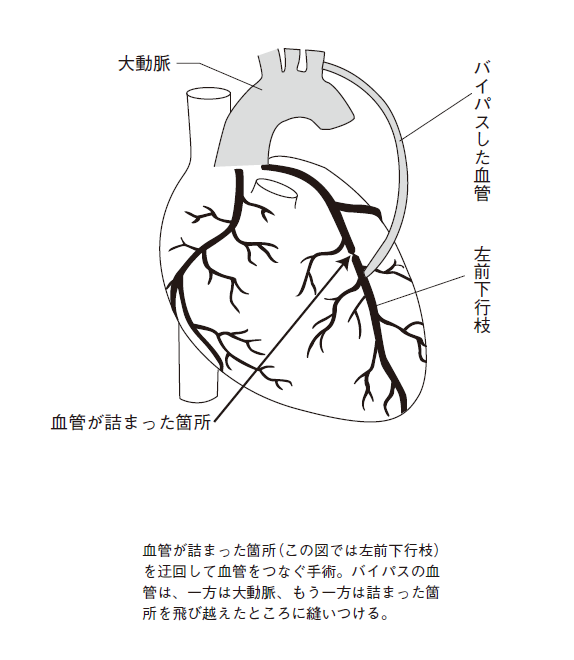
冠動脈バイパス手術(CABG)
冠動脈の詰まった箇所を迂回し、新たな血管(バイパス)を繋ぐ手術です。
体の別のところから切り取ってきた血管の、一方を大動脈に繋ぎ、もう一方を詰まった箇所の先に縫い付けます(図5)。バイパス路用の血管としては、胸や胃、上肢の動脈を使います。
PCIが梗塞を再発しやすいのと比べ、新しい血管を設置するので血流が完全に改善されるという長所があります。ただし、急性心筋梗塞の場合は、手術の準備に時間を要するという難点があります。
また、直径1.5ミリから2ミリくらいの血管を、髪の毛より細い糸で繋ぎ合わせる手術なので、執刀医の腕が問われます。手術時間が長くなると合併症を起こす危険性が加速度的に増すので、スピードも要求されます。
同じ冠動脈バイパス手術(CABG)でも、いろいろな方式があります。
①人工心肺使用・不使用による分類
①-1. 従来の人工心肺使用のCABG
手術中は心臓の動きを薬で一時的に止める必要がありますが、心臓以外の体の各部に血液を送らないわけにはいかないので、心臓の代わりに血液のポンプ役を務める人工心肺(図6)に繋ぎます。これは人工肺の機能も併せ持っています。ただし、この方式には、人工心肺が脳梗塞や腎不全などの合併症を引き起こしやすいという欠点があります。
①-2. オフポンプCABG
人工心肺は使わず、心臓を動かしたまま行なう手術です。ドーナツ型をした直径4センチくらいの、スタビライザーというシリコンゴム製器具を使って、一部だけ心臓の動きを止めます。スタビライザーを心臓に押し当てると、あてがったドーナツの穴の部分だけ動きが止まります。
利点は、人工心肺が引き起こす合併症の危険が減ることです。「オフポンプ」とは、ポンプ(人工心肺)を使わないという意味です(これに対し、人工心肺を使う手術は「オンポンプ手術」と呼ばれます)。現在、冠動脈バイパス手術では、このオフポンプ方式がスタンダードになってきています。
②切開方法による分類
冠動脈バイパス手術(CABG)を切開方法で分類すると、以下の手術方法があります。
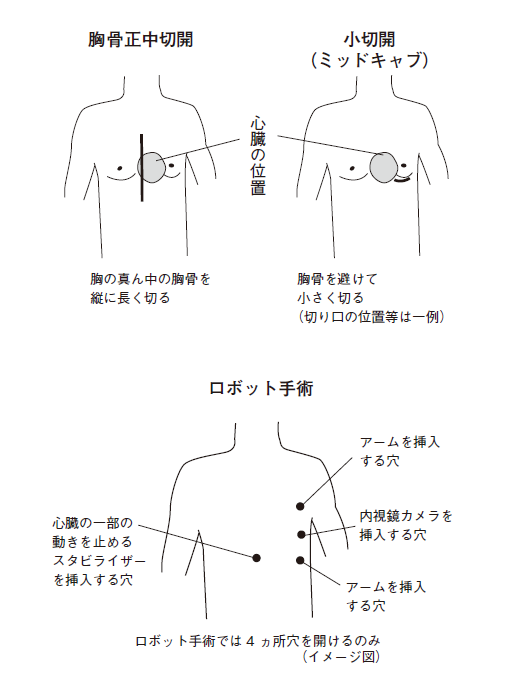
②-1. 胸骨正中[きょうこつせいちゅう]切開CABG
胸をのどからみぞおちのあたりにかけて縦に25~30センチくらい切り開き、開胸器で押し広げ、心臓を露出させて行なう手術です。胸の真ん中正面には、縦に胸骨という大きな骨があり、そこから何本もの肋骨が横に張り出しています。心臓や肺は、この籠のような形をした骨の中に収められ、保護されています。そのため、心臓を手術する際には、この胸骨を切り開き、押し広げることになります。
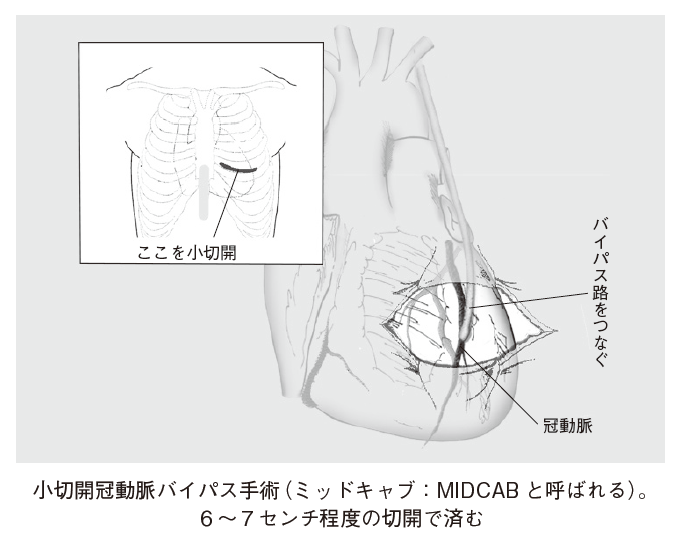
②-2. 小切開CABG(MIDCAB)
胸骨を切り開かず、肋骨の下を6~7センチほど切り開いて行なう手術です(図7、8)。胸骨正中切開の短所をカバーするために開発された手術で、こうすると、患者の体の負担は大幅に改善され、入院期間も短縮されます。
②-3. 内視鏡下手術、ロボット手術(CABG)
現在考えられる、最も安全で体に負担をかけない手術です。
内視鏡下手術は、メスで皮膚を切り開かず、胸に小さな穴を開け、そこから内視鏡を入れて行ないます。小切開CABGでは、肋骨の一部と神経なども切る必要があり、手術後の痛みが大幅に低減するわけではないのですが、内視鏡下手術では、肋骨はもちろん神経も切らずに済むので、痛みが大幅に減り、手術の傷もすぐにふさがります。
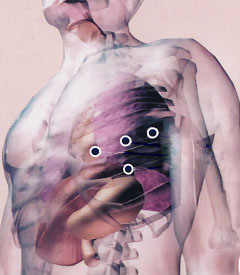
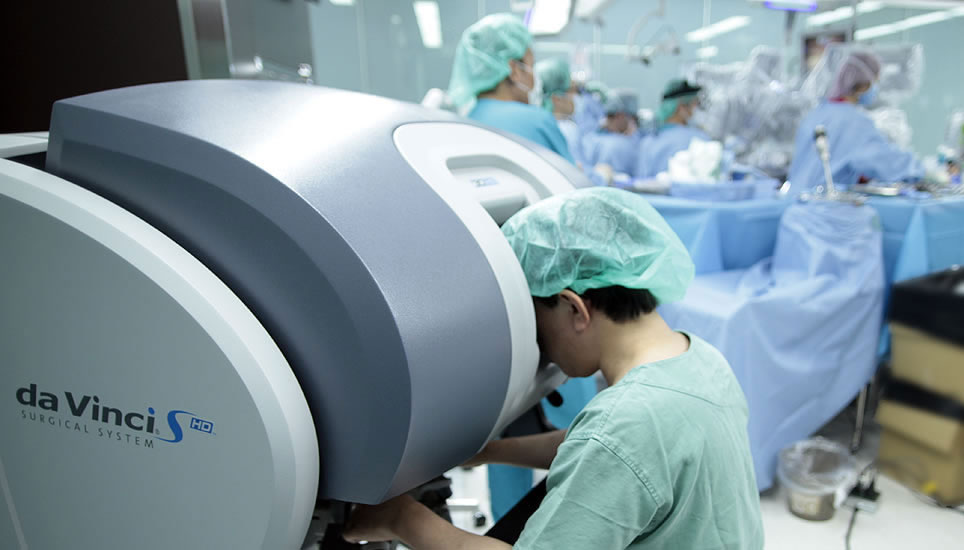
さらに進化したのがロボット手術(商品名から「ダビンチ手術」とも呼ばれます)です。内視鏡を高度に進化させ、コンピュータ制御にしたものです。胸に四つの小さな穴を開け(図8、9)、そこからメスや鉗子【かんし】、カメラなどを装着したロボットの腕(アーム)を差し込みます。手術を担当する医師は3メートルほど離れた操作台から、送られてくる画像を見ながらロボットの腕を操作し、手術します(図10)。四つの小さな穴を開けるだけなので、患者の負担は最も軽く、手術中の出血も極めて少なく、傷もすぐふさがって、手術後3日の入院で帰宅することも可能です。
ただし、内視鏡下手術もロボット手術も、医師に極めて高度な技術力が求められます。
ダビンチ手術(ロボット手術)について詳しく知りたい方はこちらをご覧ください。
③麻酔方法による分類
冠動脈バイパス手術(CABG)は全身麻酔で行なうのが一般的ですが、局所麻酔で行なう手術方法もあります。
③-1. アウェイク手術(CABG)
全身麻酔をかけず、胸部にのみ局所麻酔をかけて行なう手術です。全身麻酔は体に大きな負担をかけるので、重症の呼吸不全や脳梗塞を患っている人、あるいは高齢者では、心臓手術が必要と分かっていても踏み切れないケースがしばしばあるのですが、局所麻酔(硬膜外麻酔)なら体の負担が軽いので、手術することができます。ただし、麻酔医に高度の腕が要求されます。
手術中、患者に意識があり、医師と言葉が交わせます。「アウェイク」とは覚醒している(目覚めている)ということです。
合併症の治療
心筋梗塞には、さまざまな病気が合併します。血液を再開通させるだけでなく、それらの合併症が出たら、迅速に対応しなければなりません。
以下に、主な合併症を記します。
手術後の生活と後遺症
手術後は、段階的に安静度を下げてゆきます。自力で座れる、室内が歩ける、病棟内が歩ける、シャワーを使える、入浴できる、といった段階を踏むわけです。
その各段階で血圧測定と心電図検査を行ない、回復具合をモニターします。こうしたリハビリ過程を「心臓リハビリテーション」と言います。心臓リハビリテーションは、退院後も通院しながら継続します。
心筋梗塞を発症してから2週間から数カ月後に、発熱、胸の痛み、心膜炎、胸膜炎、肺炎などの症状が出ることがあります。これは「心筋梗塞後症候群」と呼ばれる後遺症です。これにはアスピリンの服用が効果的です。
心筋梗塞の予防方法
心筋梗塞を予防するには、動脈硬化を起こさないことです。動脈硬化のほとんどは生活習慣に起因するので、まずはその改善を図りましょう。
以下のような点に注意が必要です。
バランスの良い食事が大切です。塩分・糖分・脂肪分を取りすぎないようにしましょう。飽和脂肪酸の多い肉やバターなどよりも、不飽和脂肪酸の多い魚やえごま油などを取るよう心掛けましょう。
日頃、体を動かすようにしましょう。運動をする場合は、ウォーキングなど呼吸をしながら行なう有酸素運動がお勧めです。息が切れない、軽く汗をかく程度の運動で充分に動脈硬化は防げます。短距離走や重量挙げのような瞬発力を必要とする無酸素運動は、必要ありません。毎日30分以上の歩行を目標にしましょう。また、早朝や深夜は、冠動脈が収縮していることが多いので、避けたほうがいいでしょう。起床後すぐよりも、1時間後くらいが適当です。
ストレスは発症の引き金になります。完全主義者で仕事をきちんとやり遂げようとする人ほど、動脈硬化を起こしやすいといわれています。うまくストレスをかわす工夫をしましょう。
タバコは百害あって一利なしです。血管を傷つけたり収縮させたりするだけでなく、副流煙は周りにいる人たちにまで健康被害をもたらします。タバコはやめましょう。
まとめ
心筋梗塞は突然襲ってくる恐ろしい病です。心臓に血液が行かなくなり、心筋が死んでしまうのですから、発作が起きたら、躊躇せず、すぐに救急車を呼んでください。
幸い、診療体制や医療技術の進歩で、救命率は飛躍的に上がって来ています。迅速に治療すれば、もとの健康を取り戻せます。
予防は、常日頃の生活習慣の改善です。特に、高血圧、糖尿病、肥満、喫煙などのリスク要因を抱えている人は、バランスの良い食事や手軽な運動を心がけ、タバコをやめ、規則正しい生活を送り、ストレスをためないようにしましょう。
ニューハート・ワタナベ国際病院の心臓血管外科についてはこちらをご覧ください。










![胸骨正中[きょうこつせいちゅう]切開](img/cardiovascular_medicine_004/img05.png)