心臓病(心疾患)は、悪性新生物(がん)、脳血管疾患(脳卒中)と並ぶ日本人の三大死因のひとつです。
平成27年の全ての死亡者のうち、心疾患(高血圧症を除く)が原因で死亡した人の割合は15.2%で、日本人の6~7人に1人は心臓病で亡くなっていることになります。
心臓病にはさまざまな種類があります。ここでは、大人の心臓病を中心に、主要な疾患をジャンルに分けて説明します。
心臓の役割と働き
心臓の役割は、血液を全身に循環させるポンプ機能にあります。
ポンプ機能は、心筋(心臓の筋肉)が収縮と拡張を繰り返すことで維持されています。心筋が収縮すると心臓から血液が送り出され、拡張すると心臓に次に送り出す血液が溜まります。心筋の収縮と拡張は、電気信号によって一定のリズムに保たれています。
心臓には、内部が中空となった4つの部屋があり、そのうちの左心室と左心房は血液を全身に送り出す仕事を、右心室と右心房は全身から戻ってきた血液を受け取る仕事をします。また、右心室の血液は肺に送られ、そこで血中の二酸化炭素を酸素に置き換えて、左心房に戻ってきます。
心房と心室の間や心室と血管の間には、合わせて4つの弁があり、それらは、開閉することで血液の流れをコントロールしています。
心臓病の種類10個と各病気の症状・治療
心臓病と一口に言っても、大きくは、心臓に連結した血管の病気と、心臓そのものの病気とに分かれます。
血管の病気
血管の病気の多くは、冠[かん]動脈が損なわれるか、大動脈が損なわれることによって起こります。
A:冠動脈の病気
冠動脈とは、心臓の表面を木の枝の冠のような形で覆っている動脈で、心筋が収縮・拡張といった仕事をするのに必要な酸素や栄養分は、この冠動脈が届けています。
①狭心症
狭心症とは、冠動脈の内径が何らかの理由で狭くなる(狭窄する)病気です。こうなると、心筋に充分な量の酸素や栄養分が行き渡らなくなり、心筋が働けなくなります。
冠動脈が狭窄する主な原因は、動脈硬化です。高血圧症や糖尿病、脂質異常症などを抱えていると、動脈壁が厚く硬くなって、血管の内径を狭めてしまうのです。
主な症状は、激しい胸の痛みや、胸が締め付けられるような圧迫感です。
治療法としては、血液が固まりにくくする薬や血管を広げる薬を服用したり、カテーテル(細い管)を血管の狭窄した箇所に持って行き、そこにステントを留置して血液の通りを良くしたり(カテーテル・インターベンション)、狭窄した箇所を迂回する新たな血管を作ったり(バイパス手術)します。
②心筋梗塞
狭心症が冠動脈が狭窄する病気であるのに対し、心筋梗塞は、冠動脈が詰まり、その先に血液が流れなくなってしまう病気です。
血液が流れなくなると、心筋に酸素や栄養分が行かなくなり、心筋が死んでしまいます。一度死んだ心筋は再生しません。そのため、急性心筋梗塞が起こると、急性心不全(心臓のポンプ機能の不全)を引き起こし、死に至る危険性があります。
発症する原因の主なものは、狭心症同様、動脈硬化です。動脈壁にできた脂質のコブが破裂し、そこに血栓(血の塊)が急速にできて、血流を止めてしまうのです。
主な症状は、脂汗が出るほどの激しい胸の痛みや、胸が締め付けられるような圧迫感で、こうした症状が、狭心症より長く(狭心症は数分から15分程度)、30分以上続きます。
治療法は狭心症とほぼ同じですが、急性心筋梗塞を発症したら、大至急、救急車を呼ぶ必要があります。
B:大動脈の病気
大動脈とは、心臓から出てすぐの太い血管です。脳や両腕などに血管を分岐させながら、胸部から腹部へと降りて行きます。
③大動脈瘤
大動脈瘤とは、大動脈に脂質のコブ状のふくらみができる病気です。このコブが破裂すると、大出血してショックを起こし、死の危機に直面します。
コブができる主な原因は動脈硬化で、動脈壁に脂質が入り込むことによります。多くの場合、無症状ですが、一旦コブが破裂すると、激しい胸の痛みなどに襲われます。
コブが破裂したら、一刻を争って心臓血管外科医のもとに担ぎ込まなければなりません。破裂する前であっても、危険性の高い大動脈瘤であると分かったら、手術を検討すべきです。
治療法は、コブのできた血管を人工血管に置き換えたり(人工血管置換術)、コブのところにステントを挿入して破裂を防いだり(ステントグラフト内挿術)します。
④大動脈解離
大動脈解離とは、大動脈の血管壁が血流の方向に裂け、血液の通り道が、本来のものとは別にもうひとつできる病気です。
大動脈解離が起こると、大動脈が膨れたり、破裂したり、血流障害が起こったりします。大動脈瘤が破裂した場合と同様、大変危険な状態で、早急な処置が必要です。
主な症状は、突然起こる胸あるいは背中の激痛で、この痛みが、解離が進むにつれ、胸から腹、脚など、体のいろいろなところに移動することがあります。
原因には、動脈硬化、高血圧、高脂血症、遺伝性疾患などがあります。
治療法としては、大動脈瘤同様、解離した血管を人工血管に置き換えたり(人工血管置換術)、ステントを挿入したり(ステントグラフト内挿術)します。
心臓の病気
心臓自体の病気には、心臓の各部の病気と、心臓の機能の不調とがあります。
C:心臓の各部の病気
心臓の各部とは、心臓を構成する弁、心筋、心房中隔(右心房と左心房の間の壁)などです。
⑤弁膜症
弁膜症とは、心臓にある4つの弁のどれかが(あるいは複数の弁が)損なわれる病気です。
弁の損なわれ方の大部分は、弁が開きにくくなるか(これを狭窄症と言います)、閉じにくくなるか(これを閉鎖不全症と言います)です。
狭窄症では、弁口面積が狭くなって、血液がその先に流れにくくなり、閉鎖不全症では、血液の逆流が起こります。その結果、心室や心房に大きな負担がかかり、やがて心不全を引き起こします。
主な原因に、先天的な(生まれつきの)もの、動脈硬化、リウマチ熱などがあります。しばらくは無症状であることが多いのですが、悪化するにつれ心臓がポンプ機能を維持できなくなり、動悸や呼吸困難、むくみといった心不全の症状を呈します。
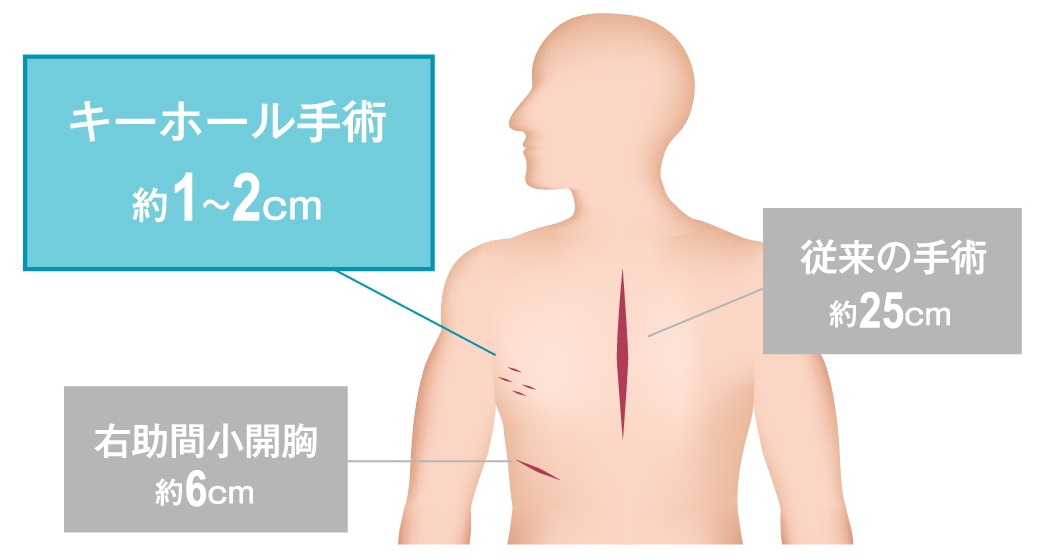
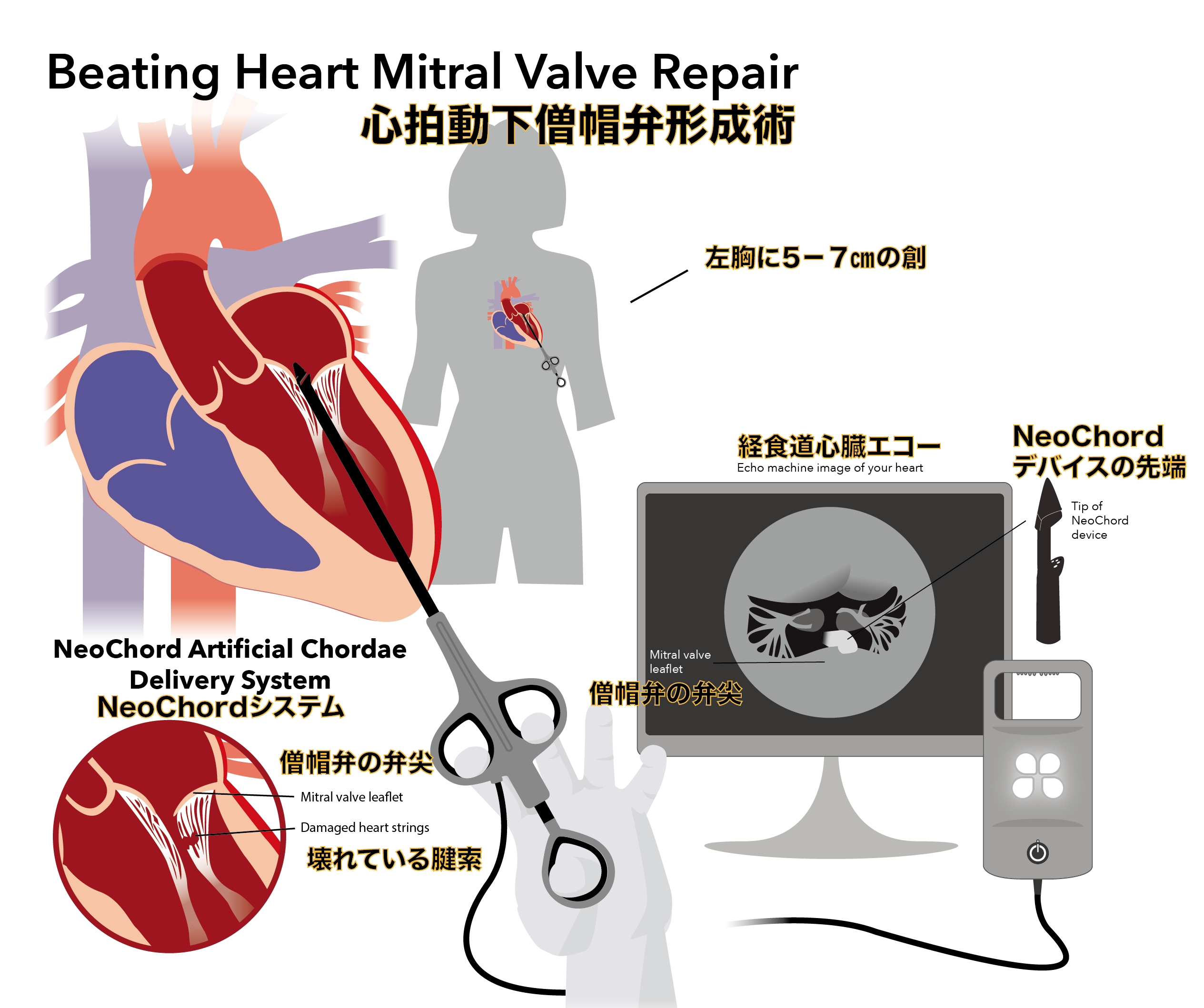
治療の基本は、外科手術で損なわれた弁を修復するか(弁形成術)、人工弁に取り換えるか(弁置換術)です。
⑥心筋症
心筋症とは、心筋(心臓の筋肉)が損なわれる病気です。代表的な心筋症に、肥大型心筋症と拡張型心筋症があります。
肥大型心筋症とは、心筋が肥大し(厚くなり)、左心室の拡張機能が低下する病気です。症状としては、息切れ、胸痛、失神などです。原因の半分程度は、家族性と言われています。
拡張型心筋症とは、心筋が拡大し、左心室の収縮力が低下する病気です。肥大型では心室の内腔が正常であるのに対し、拡張型では内腔が広がります。症状としては、呼吸困難などの心不全症状です。原因はよく分かっていません。
治療としては、薬による対症療法が中心となります。
⑦心房中隔欠損症
心房中隔欠損症とは、右心房と左心房の間の壁(心房中隔)に穴が開いている先天性の病気です。
この穴は、だれでも胎児のときには開いていて、ほとんどの人は新生児の段階で閉じるのですが、中には成人しても閉じないままの人がいて、穴を通して血液の逆流が生じます。
思春期までは無症状であることが多く、加齢とともに呼吸困難や動悸が出現します。
治療では、外科的に穴を縫い合わせたり、穴にパッチを縫い付けたりします。
先天性心疾患にはこのほか、名前だけを挙げてゆけば、心室中隔欠損症(左右の心室の壁に穴が開いたもの)、動脈管開存症(本来、生後すぐに閉じる動脈管が、閉じずに開いたままのもの)、ファロー四徴症(4つの異常が同時に起こっているもの)など、多くの種類があります。
赤ちゃんの先天性心疾患の罹患率は、1~2%と言われています。ただし、疾患にもよりますが、子供から大人に成長するにつれ自然治癒するケースが多数見られます。不幸にも治療を要する子供の先天性心疾患の場合、難病であることが多く、特殊な治療も要するので、子供を専門とする心臓外科医にかかることをお勧めします。
⑧心臓腫瘍
心臓腫瘍とは、心臓にできる腫瘍で、比較的まれな病気です。原発性(転移してきたものではない、心臓発の腫瘍)に限れば、4分の3くらいは良性腫瘍で、その約半分は粘液腫と呼ばれるものです。ほとんどが散発性、孤立性で、7~8割が左心房内にできます。
症状としては、発熱、体重減少、倦怠感、ふらつき、立ちくらみ、失神などです。腫瘍自体が遊離したり、表面に付着した血栓がはがれたりすることで末梢血管を詰まらせることがあるため、突然死や重篤な塞栓症を防ぐ意味でも、早期に手術で摘出することが勧められます。
D:心臓の機能の不調
心臓のポンプ機能の不調や、心臓の拍動をコントロールする電気信号の不調によっても、心疾患が引き起こされます。
⑨心不全
心不全とは、心臓のポンプ機能がきちんとその役割を果たせなくなった状態です。正確に言えば心不全は、病気の名前ではなく、さまざまな心臓の病気が引き起こすポンプ機能不全の症候群です。死亡原因としては、心疾患の中で最も多くを占めます。ポンプ機能がうまく働かないので、全身で血液が不足したり、滞ったりします。
左心室や左心房の不調で引き起こされるものを左[さ]心不全と言い、右心室や右心房の不調で引き起こされるものを右[う]心不全と言います。左心不全では呼吸困難や動悸などが生じ、右心不全では手足のむくみや肝臓の腫れなどが生じます。
治療としては、薬で症状を緩和するほか、機械的にポンプ機能を補助・代行したりします。
⑩不整脈
不整脈とは、心臓の拍動をコントロールする電気信号の乱れです。電気信号は右心房の上端で発して、順次、心臓全体に伝わってゆくのですが、不整脈では何らかの原因でその伝わり方が異常になって、拍動が早過ぎたり(頻脈)、遅すぎたり(徐脈)、リズムが乱れたりします。その結果、心臓のポンプ機能が低下します。
頻脈には、心室が細かく震える心室細動、心房が細かく震える心房細動などがあり、徐脈には、洞不全症候群(心房にまで信号が伝わらない状態)、房室ブロック(心房まで伝わった信号が心室には伝わらない状態)などがあります。
治療は主に薬による拍動のコントロールですが、心室細動が起きている場合は、突然死を引き起こす危険性があるので、AED(自動体外式除細動器)の使用など、一刻を争う処置が求められます。
心房細動が起こると、心房内に血栓ができやすくなり、それが脳に飛んで脳梗塞を起こす危険性が増すので、心房細動を抑えるメイズ手術を検討することがあります。
このほかにも、細かく名前を挙げてゆけば、大動脈が慢性的な炎症を起こす高安大動脈炎、心内膜(心臓の弁など)が細菌感染する感染性心内膜炎など、多くの心疾患があります。気にかかる症状があれば、心臓病の専門医をお訪ねください。
心臓病の症状チェック!心臓が悪い人の特徴は?
心臓病では、以下のような特徴的な症状が現われます。
呼吸困難や息切れ
慢性心不全を起こしていると、肺に水が溜まったり(肺水腫)、肺でうっ血が起こったり(肺うっ血)して、呼吸困難や息切れが生じます。
初めのうちは、階段を昇る、荷物を持ち上げる、といった体を動かす行為で息が切れる(労作性呼吸困難)のですが、症状が進むと呼吸困難が、夜間に突然起こったり(発作性夜間呼吸困難)、体を横にすると起こったり(起座呼吸)します。
このほか、急性心筋梗塞や大動脈解離などから、突発性の呼吸困難が起こったりします。
胸痛や胸部不快感
急性心筋梗塞、大動脈解離、肺塞栓症(肺の血管が血栓で詰まった状態)などが起こると、激しい胸痛や胸部不快感(灼熱感や圧迫感など)に襲われます。これらの心疾患には、緊急対応が求められます。
このほか、狭心症、大動脈弁狭窄症、急性心膜炎などでも、胸痛や胸部不快感が生じます。
動悸
動悸とは、通常の心臓の拍動ではない、と感じる状態です。突然ドキドキし始めたり、瞬間的にドキンと脈が飛んだりします。動悸をもたらす主な心疾患は、心不全や不整脈です。
むくみ(浮腫)
むくみとは、体の細胞に水分が過剰に溜まった状態です。むくみをもたらす主な心疾患は、心不全です。
むくみが生じやすいのは、手や足、顔面、まぶた、指先、陰嚢、脛骨の前面などです。むくんでいるかどうかを調べるには、たとえば、脛骨の前面を10秒以上指で圧迫してみるといいでしょう。指を放したとき、脛の表面がくぼんでいるようなら、むくみです。
チアノーゼ
チアノーゼとは、皮膚や粘膜が紫色に見える状態です。なんらかの原因により動脈血中で酸素と結合していないヘモグロビンの量が増えると、血液は鮮やかな赤から暗い青に色を変えます。このため、毛細血管が透けて見えやすい唇や耳、爪床などが、紫色に見えるのです。
先天性心疾患や肺機能の低下により動脈血の酸素濃度が低下して起こったり、動脈硬化や心拍出量低下により末梢の毛細血管で血液量が不足して起こったりします。
失神発作
失神とは、一過性の意識消失発作で、転倒して外傷を負うことがあります。脳への血流が一時的に途絶することで生じます。原因は不整脈や心不全、急性心筋梗塞などです。
心拍の正常化に伴い、自然に意識を回復しますが、突然死の前兆である場合があるので、注意が必要です。
ショック
ショックとは、血液がちゃんと循環しなくなり、重要臓器への血流が維持できなくなった状態です。
顔面蒼白、冷汗、虚脱状態、チアノーゼ、頻呼吸、血圧低下、尿量減少などが出現し、脈が触れにくく、頻脈になります。早急に適切な処置をしないと、多臓器不全を起こし、死に至ります。
どんな状態なら病院へ行くべき?
心疾患には、弁膜症などに見られるように、発症してもしばらくは無症状であるものが少なくありません。急性心筋梗塞においても、半数くらいの患者さんには前兆といえるものがありません。
しかし、症状が現われてから医師にかかったり、発作が起きて病院に搬送されたりすると、対応はしばしば後手に回ります。
ですから、体が平常とは何か違う、というちょっとした違和感を覚えたら、早め早めに心臓の専門医に相談するようにしましょう。
たとえば、これまで平気だった階段や坂道で、上るたびに息が切れたり、急に体重が増えたり、夜、しばしば小水に起きるようになったりしたら、まずは心不全を疑ってみてください。
急に胸が痛んだり、胸に圧迫感を覚えたりしても、安静にしていれば治まるから、と楽観してそのままにする人が少なくありませんが、これは狭心症や心筋梗塞の危険信号の可能性があります。
動悸は不整脈や心不全の、手足のむくみも心不全の徴候かもしれません。失神を放置していたら、突然死を招く恐れがあります。体のちょっとした違和感は、早めに医者にかかれという、心臓からあなたへの警告なのです。
まとめ
心臓は、弁や心筋などにいろいろな障害が生じても、ポンプ機能を維持しようと頑張ります。そのため、しばらくは無症状で過ごすことができるのですが、やがて心臓が疲れ果て、ポンプ機能が維持できなくなって、急速に症状が現われるようになります。
そうなってからでは予後が大変なので、早め早めに心臓病の専門医に相談し、手術で根治できるものは手術を検討することをお勧めします。内科的治療は対症療法に過ぎず、根治できないケースがしばしばあるからです。
しかし、その際、とても大切なことがあります。それは、心臓外科医によって技術力に大きな差がある、ということです。手技の劣る外科医に委ねたために、病気が再発したり、再手術を余儀なくされたりする例は、決して珍しくありません。
多くの手術をこなしている、経験豊富な実績ある心臓外科医を選ぶことが、患者さんとして、まずは最も重要な第一歩です。
ご心配であれば、近くの医療機関、できれば循環器の専門クリニックに受診することをお勧めします。
もちろんニューハート・ワタナベ国際病院においでいただければ拝見させていただきます。
こちらからお気軽にお問い合わせください。





 無料LINE相談
無料LINE相談